Napjainkban egyre többen szembesülnek az inzulinrezisztencia diagnózisával, amely számos szakember szerint akár meddőséghez is vezethet. A Versys Clinics Humán Reprodukciós Intézet belgyógyász-endokrinológusa - aki emellett a Magyar Diabétesz Társaság minősített orvosa is - pályája egyik legfontosabb állomásának a súlyproblémákkal küzdő, sokszor helytelenül táplálkozó páciensek gyógyítását tartja, ezért cikkünkben arra is tanácsot kértünk tőle, hogy miként lehet hatékonyan kezelni ezt az állapotot.

Mit jelent az inzulinrezisztencia?
Az inzulinrezisztencia egy olyan – a 2-es típusú cukorbeteséget megelőző állapot, melynek kapcsán az emberi szervezet sejtjei nem, vagy nem jól tudnak a hasnáylmirigy béta sejtjeiben megtermelt inzulin hatására „válaszolni”. Így a sejtek a cukrot, aminosavakat és szabad zsírsavakat nem képesek megfelelően felvenni, hasznosítani. Inzulin-rezisztens egyénekben a zsír- és az izomsejtek glükóz-felvétele csökken, ezért a glükóz, a glikogén és a triglicerid raktározása is csökken, a máj csökkenti a cukorból a glikogén-termelést. A béta sejtek által megtermelt- akár nagy mennyiségű inzulin sem képes csökkenteni a vércukor-szintet és a májban tárolt zsírok lebontását fokozva emeli a vérben a triglicerid szintet, ami tovább rontja a folyamatot.
Hogyan alakul ki ez az állapot?
Étkezés során a tápanyagok a vékonybélből felszívódnak, majd az emésztőenzimek által a szervezet sejtjei által felhazsnálható "elemekre" bomlanak. Így például az összetett cukrokból (pl. a tejben található laktózból) glükózt készít a szervezetünk. A vérben megjelenő glükóz stimulálja a hasnyálmirigyben az inzulin termelését. Az inzulin segíti a szervezetben a sejtek glükózfelvételét, mely a működésükhöz elengedhetetlen. Amennyiben a sejtek már nem képesek felvenni a "tápanyagokat", az inzulin hatására azok raktározása fog bekövetkezni, elsősorban a májban, majd más szerveinkben, így a zsírszövetben is. Ahhoz, hogy a szerevezetünkbne jutó felesleges energiát raktározni tudjuk egyre több és több inzulinnak kell termelődnie, de erre a szervezetünk egyre "érzéketlenebbé válik". Így egyre több inzulin termelődik, ami tovább serkentia az energia-tárolást, vagyis a zsírraktározást. Szakértők felvetik annak lehetőségét is, hogy az elhízás illetve az inzulinrezisztencia nem egy önálló betegség, hanem a szervezetünk válasza a túlzott energia-bevitelre, mely megpróbálja megvédeni szervezetünket az úgynevezett lipotoxicitástól, „zsírmérgezéstől”.
Milyen tényezők játszanak szerepet az inzulinrezisztencia kialakulásában?
Ma populáció-szinten inzulinrezisztencia leggyakrababn túlsúlyos, elhízott emberekben észlelhető. Ritka esetben örökletes tényező áll a hátterében, mint például az inzulin-receptor mutációjának következtében kialakult Donohue szindróma. Az elhízás mellett számos olyan kórállapot ismert, mely hajlamosít inzulinrezisztencia kialakulására, mint például a 45 év feletti életkor, az ülő életmód, a kevés fizikai aktivitás, a magas triglicerid-szint, a magas-vérnyomás, a policisztás ovárium szindróma, a D-vitamin hiány és néhány gyógyszer, mint a glükózamin, rifamipicin, olanzapin, risperidon, metadon, szteroidok, és egyes progeszteron-származékok. A szteroid-tartalmú készítmények közül - az elsősorban asztmában használt- inhalatív szteroid-származékok, a fogamzásgátlókban levő bizonyos progeszteron-származékok is közrejátszhatnak az inzulin-érzékenység romlásában. A tartós stressz- a mellékvesében termelődő kortizol termelődésének fokozódása miatt- szintén rontja az inzulin-hatást.
Hogyan hat az inzulinrezisztencia a jövendőbeli gyermekvállalásra?
Az inzulinrezisztencia önmagában nem akadályozza, de befolyásolhatja mind a fogamzóképességet, mind a terhesség kimenetelét. A terhesség maga is inzulinrezisztenciához vezet, hiszen a terhesség megtartása érdekében a szervezet erre hajlamosító hromonokat termel. Részben emiatt kötelező ma Magyarországon a terhes asszonyok szűrése a 24. terhességi hétben úgynevezett gesztációs terhességi cukorbetegségre. A leendő és a már várandós anyuka számára is talán a legfontosabb az optimális testsúly megőrzése, elérése, megtartása és a fizikalag aktív életmód megtartása.
Milyen módon gyógyítható ez az állapot?
Az inzulin-rezisztencia gyógyításában, a kóros folyamatok visszafordításában, a szövődmények megakadályozásában ma a legfőbb és egyedülálló módszer az életmód-terápia. Ennek két sarokköve az életmódhoz igazított napi kalória-bevitel, kiegyensúlyozott, mediterrán jellegű diéta és a rendszeres testmozgás. A táplálkozással kapcsolatban fontos kiemelnünk az egyénre szabott kalória-bevitelt, az egyes tápanyagok arányát és az étkezések gyakoriságát. A napi kalóriabevitelt mindenképpen az életmódhoz kell szabnunk, hiszen ülő életmód mellett sokkal kevesebb energia elég a szervezetünk energia-egyensúlyának fenntartásához, mint nehéz fizikai munka esetén. A tápanyagok elosztásánál az 50-60% szénhidrát, 20-30% fehérje és 10% zsírbeviteli arány az optimális, az utóbbiak közül is a többszörösen telítetlen zsírsavak bevitele az előnyös. A nagy rosttartalmú étkek napi háromszori fogyasztása (zöldség és gyümölcs) javasolt, hiszen a rostok lassítják a többi tápanyag felszívódását, így a szénhidrátokét is, így kisebb inzulin-szint emelkedést okoznak, így javítva az inzulin-érzékenységet.
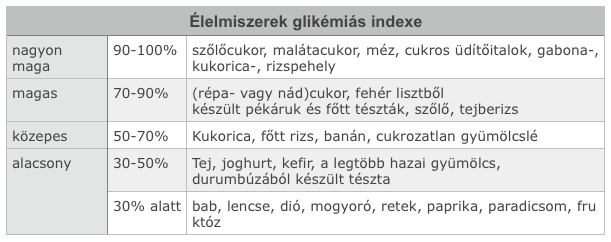
Ahhoz, hogy a bevitt szénhidrát ne okozzon nagy glükóz-terhelést a szervezetnek, többször kis mennyiségű étkezés és a szénhidrátok közül az úgynevezett alacsony glikémiás indexűek (lassan emelik a vércukor-szintet) javasoltak. A fenti értékeket befolyásolja az étel elkészítésének a módja is. Növeli a GI értékét minden olyan konyhai technika, ami megsérti a növények sejtfalát, pl.: intenzív főzés, turmixolás, aprítás, reszelés. Növeli a GI értékét a vízben való oldás is (üdítőitalok, cukros tea). Csökkenti a GI értékét a kímélő elkészítés (pl. párolás), valamint az ételben levő vagy azzal együtt fogyasztott fehérje, zsír és rost (pl. saláta). A mozgás mennyiségét és mikéntjét érdemes gondozó orvosunkkal, esetleg személyi edzőnkkel megbeszélni. Fontos a fokozatosság és a rendszeresség. Interneten is könnyen elérhető táblázatok állnak rendelkezésünkre abban, hogy az általunk tervezett mozgásforma mennyi energiát használ fel.
Létezik-e bármilyen gyógyszeres kezelés?
Elvben több készítmény is rendelkezésünkre áll, mint például a metformin. Habár a metformin és a tiazolidindion típusú szerek jelentősen mérséklik az inzulinrezisztenciát, a jelenleg érvényben levő szakmai irányelvek szerint csak a már kialakult 2-es típusú cukorbetegség kezelésére alkalmazhatók.
A gyermekre vágyó, bizonyatottan inzulinrezisztenciával küzdő pároknak első lépésben mindenképpen az életmód változtatását javasoljuk, hiszen a születendő gyermek érdeke is, hogy szüleik egészséges életet tudjanak élni mellettük.